1- En quoi consiste la sédation profonde et continue ?
Le terme de sédation profonde et continue maintenue jusqu’au décès (SPCMJD) est apparu dans la loi du 2 février 2016 créant de nouveaux droits en faveur des malades et des personnes en fin de vie. La loi encadre les situations dans lesquelles cette modalité est susceptible d’être employée.
Quand on parle de sédation, de quoi s’agit-il ?
D’une manière générale, la sédation consiste à administrer aux patients des produits sédatifs (qui diminuent la vigilance) pour lutter contre une situation jugée insupportable pour le patient malgré des traitements spécifiques bien conduits.
-Une sédation peut être transitoire, intermittente. Elle doit être adaptée au but recherché, c’est-à-dire « proportionnée et elle est réversible. Des échelles de sédation permettent d’adapter les doses de produits au but recherché.
-La sédation profonde continue maintenue jusqu’au décès (SPCMJD)est une modalité introduite par la loi Claeys-Léonetti. Elle consiste en l’administration de produits sédatifs (Midazolam le plus souvent) auxquels on ajoute des neuroleptiques (Chlorpromazine) en cas d’agitation. Des opioïdes peuvent être associés pour calmer les douleurs ou les troubles respiratoires. Comme son nom l’indique, l’administration est poursuivie jusqu’au décès qui peut survenir en quelques heures ou en quelques jours.
2- Quelles sont les conditions de mise en place ?
Le but est de soulager des souffrances réfractaires chez une personne dont le pronostic vital est engagé à court terme.
Qu’est-ce qu’une souffrance réfractaire ?
Une souffrance est dite réfractaire si tous les moyens thérapeutiques et d'accompagnement disponibles et adaptés ont été proposés et/ou mis en œuvre :
- sans obtenir le soulagement escompté par le patient ;
- ou qu’ils entraînent des effets indésirables inacceptables ;
- ou que leurs effets thérapeutiques ne sont pas susceptibles d’agir dans un délai acceptable pour le patient.
Le patient est le seul à pouvoir apprécier le caractère insupportable de sa souffrance, des effets indésirables ou du délai d’action du traitement.
Dans le cas où le patient ne peut pas exprimer sa volonté, le code de la santé publique prévoit aussi la possibilité de la SPCMJD. Lorsqu'un arrêt des traitements est décidé (dialyse, ventilation artificielle…), au titre du refus de l'obstination déraisonnable, cela se fait sur décision médicale dans le cadre d’une procédure collégiale qui implique l’avis des proches ou de la personne de confiance, si elle a été désignée.
Qu’est- ce qu’un pronostic vital engagé à court terme ?
La notion de court terme est caractérisée lorsque le décès est proche, attendu dans les heures ou les quelques jours qui viennent. La décision médicale est fondée sur des arguments médicaux et une réflexion collégiale.
Lorsque le pronostic vital n’est pas engagé à court terme, on doit recourir à une sédation transitoire, intermittente, proportionnée, réversible.
La prescription d’une SPCMJD n’est pas anodine, elle fait suite à la demande d’un patient en fin de vie dont le pronostic vital est engagé à court terme quelques heures, quelques jours. Elle nécessite une procédure collégiale impliquant une équipe pluri-professionnelle pour en évaluer la pertinence et les modalités. Elle a pour but unique de calmer la souffrance jugée insupportable par un patient en fin de vie, pas de lui donner la mort. On ne fixe pas la date et l’heure d’un décès qui de toutes les façons devrait survenir dans les heures ou les jours qui suivent.
3- Qui peut affirmer qu’on ne souffre pas dans cet état, sans alimentation ni hydratation.
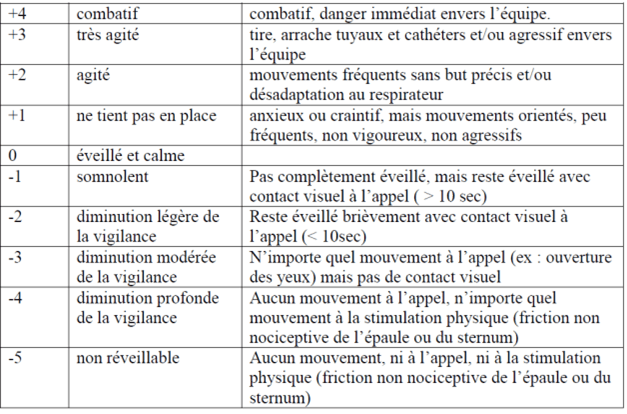
La profondeur de la sédation peut être appréciée par des échelles d’évaluation comme par exemple celle de Richmond (RASS) : la RASS est un instrument conçu pour évaluer le niveau de vigilance et de comportement chez les patients gravement malades.
On atteint en quelques heures le palier -4/-5. Le niveau de sédation atteint permet d’envisager la suppression de la douleur, de la souffrance comme le disent les patients qui ont eu une sédation dans ces paliers et pour lesquels le processus a été interrompu. La suppression de l’alimentation et de l’hydratation est souvent invoquée pour dire que ces patients meurent de faim. C’est faux. Ces patients sont en fin de vie, sous sédation et on ne meurt pas de faim dans les quelques heures ou quelques jours suivant l’arrêt de l’alimentation et de l’hydratation.
Cela dit, la loi dit que « la nutrition et l’hydratation constituent des traitements qui peuvent être arrêtés ». La loi ne dit pas « doivent être arrêtés », laissant une marge d’appréciation. Que ce soit la suppression de l’hydratation et/ou l’alimentation, leur valeur symbolique peut poser problème pour les proches et les soignants. On peut dire aussi que les besoins en fin de vie sont diminués, que la poursuite de l’hydratation et/ou de la nutrition peut entrainer un inconfort délétère. Le maintien d’un apport hydrique minimal autour de 250 cc/24h peut être maintenu.
4- En cas de SPCMJD, qu’est-ce qui provoque la mort ?
C’est d’abord la maladie qui provoque la mort puisque le patient se trouve « à quelques heures ou à quelques jours » de la fin de sa vie.
Ensuite, la sédation avec les produits utilisés (anxiolytiques, et éventuellement les opioïdes morphiniques) est susceptible de diminuer la fréquence ventilatoire et d’accélérer les décès.
On est ici dans le principe du double effet : l’apaisement de la douleur doublé de l’accélération éventuelle du décès qui n’est pas recherchée pour elle-même. On l’accepte alors chez quelqu’un qui, de toutes les façons va mourir et pour lequel il n’y a pas d’autre moyen de calmer ses souffrances. Dans ces situations souvent complexes on respecte la vie, mais on accepte la mort inéluctable.
Dans l’euthanasie et ses différentes dénominations (suicide médicalement assisté, aide active à mourir…), le but recherché et l’intention sont de provoquer le décès du malade immédiatement qu’il soit en fin de vie ou non.