Le don d’organes[1] est le fait de prélever un ou plusieurs organes en bonne santé chez des donneurs pour les donner à une personne malade dont les organes essentiels sont gravement atteints. Il est possible de donner de son vivant[2] ou après sa mort[3].
La loi française dispose que le consentement du donneur est présumé. Cela signifie que sauf refus explicite du patient avant sa mort (ou d’un proche après sa mort), le corps du défunt – en fonction de son état de santé – est réputé disponible pour une greffe d’organes.
POUR TÉLÉCHARGER LA NOTE D’ANALYSE
« Le don d’organes : pour qui, pourquoi, comment ? » : cliquer ici
I- LE CADRE LÉGAL
(cliquer pour agrandir l’image)
-
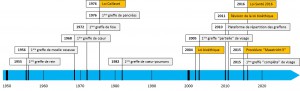
1976: Loi Caillavet
« Des prélèvements peuvent être effectués à des fins thérapeutiques ou scientifiques sur le cadavre d’une personne n’ayant pas fait connaître de son vivant son refus d’un tel prélèvement. […] »
Le don d’organes post mortem repose sur le principe du “consentement présumé”. Chaque Français est considéré comme un donneur potentiel après sa mort à moins de s’y être opposé de son vivant en s’étant inscrit sur le Registre National des Refus[4].
Dans les faits, en l’absence d’inscription sur ce registre, la famille est consultée systématiquement, et aucun prélèvement n’est réalisé si les proches s’y opposent.
-
2004: Loi bioéthique
Les règles relatives au don d’organes en France sont précisées.
Pour une personne vivante
« Le prélèvement d’organes sur une personne vivante, qui en fait le don, ne peut être opéré que dans l’intérêt thérapeutique direct d’un receveur.»
Il peut être aussi « son conjoint, ses frères ou sœurs, ses fils ou filles, ses grands-parents, ses oncles ou tantes, ses cousins germains et cousines germaines ainsi que le conjoint de son père ou de sa mère. Le donneur peut également être toute personne apportant la preuve d’une vie commune d’au moins deux ans avec le receveur. »
[Ajout loi de 2011 : … ainsi que toute personne pouvant apporter la preuve d’un lien affectif étroit et stable depuis au moins deux ans avec le receveur. »[5]]Pour une personne défunte
« Le prélèvement d’organes sur une personne dont la mort a été dûment constatée ne peut être effectué qu’à des fins thérapeutiques ou scientifiques.
Le médecin informe les proches du défunt, préalablement au prélèvement envisagé, de sa nature et de sa finalité, conformément aux bonnes pratiques arrêtées par le ministre chargé de la santé sur proposition de l’Agence de la biomédecine.
Ce prélèvement peut être pratiqué sur une personne majeure dès lors qu’elle n’a pas fait connaître, de son vivant, son refus d’un tel prélèvement, principalement par l’inscription sur un registre national automatisé prévu à cet effet. Ce refus est révocable à tout moment. »
-
2011 : révision de la loi de bioéthique de 2004
Cette loi modifie les règles du don d’organes par prélèvement sur personne vivante, et notamment ajoute la notion de don croisé.
-
2015: procédure « Maastricht 3 »
Depuis l’autorisation en décembre 2014 d’un premier centre, 5 établissements hospitaliers ont intégré la phase pilote du programme dit « Maastricht 3 ». Cette catégorie des donneurs désigne des personnes pour lesquelles une décision de limitation ou d’arrêt des thérapeutiques est prise en raison du pronostic irréversible des pathologies ayant amené la prise en charge en réanimation : il s’agit donc de prélèvements d’organes sur personne décédée à la suite d’un arrêt des thérapeutiques actives. L’arrêt cardiaque est alors contrôlé, et le prélèvement d’organes planifié. Cette technique est appelée “DDAC” (donneurs décédés après arrêt cardiaque).
-
2015 : transplantation d’utérus
L’Agence nationale de sécurité du médicament et des produits de santé (ANSM) donne l’autorisation d’un essai clinique de transplantation d’utérus en vue d’une grossesse.
-
2016 : Loi Santé
Cette loi supprime l’obligation faite au médecin de rechercher auprès des proches du défunt sa volonté de donner ou non ses organes, si celui-ci ne l’a pas exprimé via le registre national des refus[6] ou un écrit spécifique. L’équipe médicale doit cependant informer les proches avant le prélèvement envisagé, et ceux-ci peuvent « faire valoir le refus de prélèvement d’organes que cette personne a manifesté expressément de son vivant ».
« Ce proche ou l’équipe de coordination hospitalière de prélèvement transcrit par écrit ce refus en mentionnant précisément le contexte et les circonstances de son expression. Ce document est daté et signé par le proche qui fait valoir ce refus et par l’équipe de coordination hospitalière de prélèvement » (Décret du 11 août 2016)
II- QUELQUES CHIFFRES
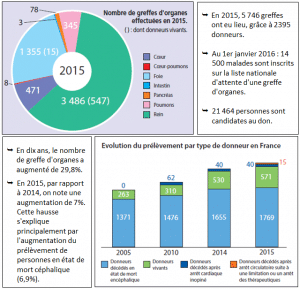
Source : Agence de biomédecine
(cliquer pour agrandir l’image)
III- DES POINTS DE REPÈRES
Une distinction importante est à faire entre le don d’organes du vivant du donneur et le don d’organes (qu’on pourra appeler prélèvement d’organes) après la mort d’une personne.
- Dans le cas d’un don d’organes du vivant du donneur, il dépend uniquement de la volonté et de la générosité du donneur. Quelques rares organes peuvent être en effet partagés (comme le pancréas) ou donnés en intégralité (comme un des deux reins)[7]. De manière générale, seule une personne de la famille du receveur peut donner un organe. En cas d’impossibilité de greffe, est possible un recours à un don croisé d’organes.La réalité du consentement libre et éclairé du donneur et le respect à son corps, qui n’est pas autre chose que soi-même, sont deux éléments importants à prendre en considération.
- Dans le cas du don d’organes après la mort, plusieurs éléments sont à prendre en compte.En France, le consentement présumé est la règle de droit. Cela signifie que si le défunt n’a pas fait part clairement de son refus de donner ses organes, de façon écrite ou orale, ses organes pourront être prélevés pour des receveurs. Il y a aujourd’hui toujours plus de personnes dans le besoin que de donneurs. Il est donc légitime de vouloir donner ses organes dans un souci altruiste, pour des personnes malades.Une première question éthique se pose toutefois dans la mesure où la loi ne reste pas seulement incitative, mais tend à vouloir « s’approprier » les corps des défunts pour réparer les corps des vivants. C’était le sens de l’amendement Touraine voté au début des débats sur la loi santé de 2016, qui heureusement a été atténué dans la version finale de la loi puis dans le décret d’application du 11 août 2016.Mais cette volonté de passer outre l’avis des proches, si le défunt n’était pas inscrit sur le registre national des refus, avait fortement ébranlé la profession. Cela avait amené certains à s’inquiéter d’une possible « nationalisation des corps[8] » : doit-on craindre un glissement dangereux, partant de l’incitation à être généreux pour aller vers une propriété intrinsèque du corps mort par la société ? Le don d’organes risquerait alors de devenir un « dû d’organes », ce qui n’est pas acceptable. Qu’en est-il de l’indisponibilité du corps humain, si son respect n’est plus présumé ?Une deuxième alerte concerne le programme Maastricht 3 évoqué plus haut. Compte tenu de la pénurie d’organes à greffer, des pressions pourraient s’exercer par le corps médical pour accélérer la fin de vie de patients et prélever des organes sains. Autrement dit, ne risque-t-on pas de voir apparaître des pratiques euthanasiques en vue du don d’organes[9] ?
Alliance VITA invite donc au discernement et à la prudence. Un juste équilibre est à tenir entre la générosité d’une personne en bonne santé d’une part, et l’indisponibilité du corps humain et le respect qui lui est dû d’autre part.
IV- POUR ALLER PLUS LOIN
- Organes et tissus le plus souvent transplantés.
1.1 Les organes :
- Le rein est l’organe le plus souvent greffé
- Le foie
- Le cœur
- Les poumons
- Le pancréas
- L’intestin grêle
1.2 Les tissus :
- La cornée de l’œil le plus souvent greffé
- La peau
- Les os
- Les valves cardiaques
- Les tendons
- Les ligaments
- Autres articles d’Alliance VITA
06-01-2017 – Don ou dû d’organes ?
14-04-2015 – Décodeur n°43 : Les enjeux bioéthiques du projet de loi Santé
[1] Pour simplifier, on utilisera l’expression communément usitée de « don d’organes » pour les dons d’organes et de tissus.
[2] Retrouver toutes les règles relatives au don d’organes sur une personne vivante.
[3] Retrouver toutes les règles relatives au don d’organes sur une personne décédée.
[4] Dorénavant au format numérique : www.registrenationaldesrefus.fr
[5] Article L1231-1 du Code de la Santé publique
[6] www.registrenationaldesrefus.fr
[7] Article L1231-1 sur le site du Code de la Santé publique
[8] http://www.huffingtonpost.fr/emmanuel-hirsch/conditions-don-dorganes_b_6937970.html
[9] Dans les rares pays qui ont légalisé l’euthanasie, on voit se développer cette pression culturelle : quitte à organiser sa mort, autant faire un dernier geste généreux et donner ses organes… Voir par exemple Euthanasie en Belgique : bilan de 15 ans de pratique
